子供のケガは自宅での対応が特に大切
子どもを夜間や長い時間待たせてでも受診するべきかなのか、判断をご家庭に委ねられることも多いです。ここでは、適切な判断ができる最低限の知識を救命センターでの勤務経験を基に共有していきます。
関連記事はこちら↓
子どもの怪我は放っておいて良い!?

本日は子どもの怪我(小児外傷)についてです。医療従事者のみでなく、子育てしてる方にもぜひ覚えてもらいたい知識をお伝えしていきます。
子どもに怪我はつきものなんて良く言いますが、それは子どもの怪我を放っておいて良いわけではありません。では、全例受診を勧めるべきかと言うとそう言うわけでもありません。
子どもの怪我は受傷機転や受傷部位、受傷時の症状によって異なります。病院に行くのが一番確実ではありますが、状況や程度によっては病院への受診を躊躇することもあると思います。
今回は、救急外来で勤務している経験から伝えたい内容をまとめました。受診の目安と受診しない場合に注意するべき観察点などの参考にして下さい。
子どもが怪我した時はまずは落ち着こう
子どもの怪我として多いものは以下の様なものがあります。
子どもの外傷となる主な原因
- 転落(階段,テーブル,段差など)
- 切創/切り傷(指を切ったなど)
- 転倒(つまずいた,何もなくても転んだなど)
- 挫創/挟んだ傷(指を挟んだなど)
救急外来で勤務していると、子どもも日々来院されるので対応することが多いです。特に子どもはパニックになって覚えていないことや、怒られると思ってなかなか言わないことも多くあります。また、病院に怖いイメージがあると、隠してしまうことも起こりうることです。
子どもであるからこその発想やそういった思考は当たり前です。大切なことは、状況を客観的に把握することです。大人として、我が子を支える立場として、まずは落ち着いて考えましょう。
実は深呼吸も体の中に酸素を取り込むことで、脳の働きを活性化する効果や副交感神経を優位にさせてリラックスする効果があるため、医学的にも有効とされています。子どもは親の心中を察して行動することもよくあるため、敢えてリラックスすることで子どもも訴えを伝えやすい雰囲気作りに心がけましょう。

状況を把握する
確認するべき項目
- 怪我の部位
- 怪我の種類
- 怪我の程度
- 疼痛 (痛みの程度)
- 末梢神経障害(手足の痺れなど)
- 一過性でも意識の障害などが認められたりしたか
大まかにこの6つを把握すると良いです。
怪我の部位
怪我の部位は頭なのか手なのか足なのかお腹など、見えないところをぶつけていることもあるので、お話できる年齢であれば必ず症状を聞きましょう
怪我の種類
怪我の種類には以下の様なものがあります。
疼痛の種類
- 打撲
- 擦過傷(すり傷)
- 切創(切り傷)
- 挫創(ぶつけて出来た傷)
怪我の種類によって、受診の必要や受診後の対応が変わってくるので種類の把握も大切です。
怪我の程度

怪我の程度の評価は難しいと思いますが、分かりやすくするために傷 ・出血 ・骨に分けて考えてみましょう。
【傷の評価】
- 傷であれば範囲と深さを評価
- どの程度の範囲(何cm×何cm)なのか
- 深さ(皮がめくれている程度、白い組織/脂肪組織が見えているなど)
傷の程度の部位や程度によって評価が異なるため一概に評価基準などはないです。深さに関しては、何となくで問題ないですが皮膚の下から明らかに骨が見えている時は感染のリスクもあるので早期に対応と覚えておくと良いです。

骨が見えている深い傷は感染症のリスクがあるため早期治療が望ましいです。また、真っ直ぐな傷(ギザギザしていない)切り傷などは縫合する方が傷跡が目立ちにくくなることもあるため、受診を考慮して下さい。
【出血量の評価】
- 出血がある場合には出血量を評価
- 重要なポイントは出血が持続しているか
- 止血済みであれば出血に関して、アプローチ(治療)は原則不要
- 内出血は自然と吸収されていくので、血腫(タンコブ)であっても経過観察であることが多い

特に動脈性(吹き出すような)出血は緊急です。直ぐに救急対応となります。
【骨の評価】
- 打撲の場合は骨折の有無がポイント
- 細かい骨折やヒビに関してはレントゲンを撮らないと判断困難
- 変形等がみられる場合には骨折を強く疑う
- 激しく腫脹している場合も骨折を疑う

子どもの場合はヒビ程度の骨折では治療が不要であることが多いです。明らかな変形や骨折などを強く疑う所見が少ない場合は、放射線による被曝などを考慮しレントゲン撮影を実施しないことも多くあります。
疼痛の程度
- 怪我の程度の判断材料として本人の疼痛評価も重要
疼痛評価は怪我の場合は必須です。しかし、子どもの場合は特に痛みに敏感でどれくらいの痛みなのか分かりにくいこともあります。
また、疼痛は主観的な評価になりますので痛みの強さは本人しか分かりません。そのため、痛みの評価として、医療現場ではスケールを用いて評価します。道具も必要なく、家庭でも使用可能です。
疼痛に用いるスケール評価
疼痛に用いるスケール評価として2つ紹介します。
会話可能な場合はNRSを使用
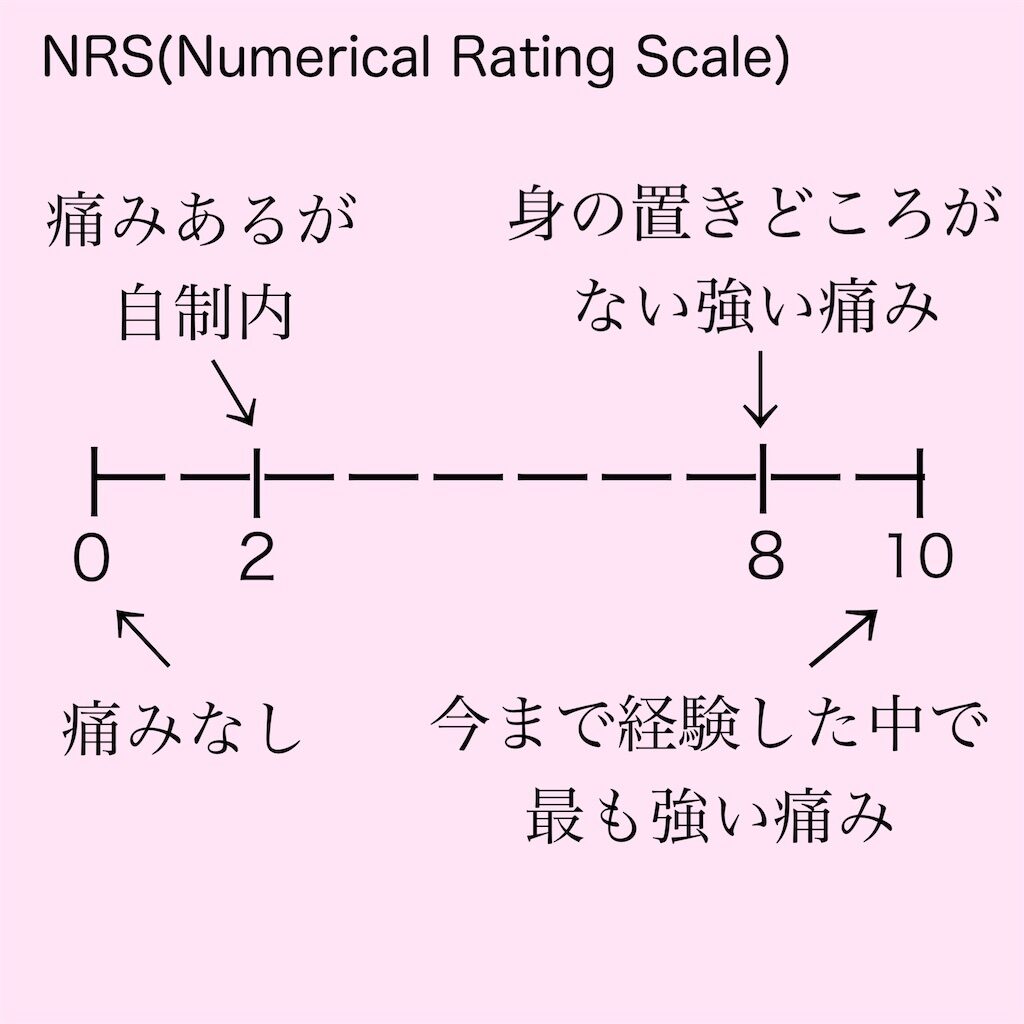
今まで経験した最も強い痛みを10として0〜10で評価します。一般的には5を超える程度の疼痛から鎮痛剤を検討します。
うまく判断できない場合にはある程度の値で構いません。その値から変化が見られているかも重要となるため、取り敢えずの暫定であっても評価しておくと、時間経過とともに疼痛を客観的に評価することができます。
子どものように評価ができない場合や、会話が困難な年齢などの場合にはフェイススケールを用いいて評価します。
乳児、幼児などフェイススケール

1番近い顔を指さしてもらうか、1番近い顔を客観的に見て判断してもらいます。疼痛評価で大切なのは疼痛の程度と変化です。
特に乳児等の場合は言語的表現が難しいため伝わりにくいですが、受傷時の啼泣から抱っこしてアヤした際に、泣き止むのかどうかも大切な評価のポイントです。
末梢神経障害
末梢神経障害は骨折等で神経が圧迫された場合に起こります。人の体は脳から発した信号が効果器(筋肉等)へ到達することで体が動きます。その信号を伝達する役割が神経です。
神経障害がある場合には後遺症のリスクもあるので要注意です。
受診の必要性を判断
結果論から言うと、子どもの場合は受診が不要な場合が多いです。両親が心配で病院に連れて行きましたが、問診のみで帰宅といった場合もよくあります。(※統計ではないのであくまで個人的意見です)
病院での小児外傷における処置の基本は縫合とレントゲンです。特にレントゲンに関しては被曝のリスクもあるので発達段階である小児では必要時のみ行います。
(予防的撮影をあまり行いません)
受診の目安
受診の厳密な目安はないですが、特にお勧めする状態を下記にまとめました。
縫合が必要な傷
- 切り傷で比較的深い傷
- 傷と傷が離れている傷
- 出血が止まらない
骨折
- 明らかな変形がある
- 末梢神経障害がある
- 明らかな腫脹がある
- 時間が経っても泣き止まない
- 激しい痛みが続く(NRS8以上)
頭部外傷
- 意識障害を一過性でも伴う
- 痙攣等の症状がある
- 階段10段以上など高所転落
頭部外傷による受診
子どもの怪我で心配になるものとして頭部外傷は特に多いです。傷がある場合には上記に当てはまれば受診、傷等が無い場合は基本的には不要です。
子どもの怪我は処置は上記で伝えた通り、縫合とレントゲンです。レントゲンは不透過な物(骨など)を描出する為、骨に囲まれた頭の中は撮すことができません。
頭の中に異常がないか調べるにはCT検査を取る必要がありますが、CT検査はレントゲンより被曝量が多い為、基本子どもは行いません。その為、頭部打撲などの場合は基本的には受診は不要となります。
※例外
- 外傷後一次的に意識が遠のいた
- 外傷後啼泣が見られなかった
- 目の焦点が合わない
- 意識障害を伴う
- 痙攣を併発した
上記の場合には即受診をお勧めします。しかし、頭部外傷の場合は遅れて症状が出ることがあります。

受傷時に症状がなくても、上記のような症状が経過をおいて見られた場合には早期に受診をお勧めします。
日中、病院行って問題なくても、夜間容態が変わることもあります。その点は予防してCT検査などが容易にできない子どもの怖いところです。
病院では頭部外傷後24時間は家でも注意深く様子を見るよう促しています。
受診の落とし穴 電話と日時
受診の目安をお伝えしましたが、判断に迷ったり、心配な時は受診しましょう。病院は安心を提供する場でもあります。不安を1日抱え込むのがストレスなら、受診して医師に診てもらいましょう。

しかし、受診にあたってポイントが2つあります
・受診の前に病院に電話する
・受診は平日の昼間に行う
受診の前に病院に電話する
小児科の医師は大きい病院を除いて小児内科の医師が多いです。その為、小児外科に関して対応できない病院も多く存在します(特にクリニックなど)かかりつけであっても受診の前に電話で受診可能かどうかを確認すると良いです。
病院に迷ったら
病院に迷ったら相談窓口は必ずあります。
東京であれば#7119で相談センターに繋がります。
また、休日・夜間に発病した小児疾患に対応する全国同一の電話短縮ダイヤル#8000により、看護師や小児科医が相談に応じるシステムの整備が進められています。
※基本的には受診をすすめられますので受診をするべきって判断した際の病院探しての活用をオススメします
(受診の必要性が低い場合でも受診を勧められることの方が多いです)
夜間などは、病状と外科対応可能な病院を探してみください
休日は市が出している広報やwebで休日担当のクリニックが紹介されているのでそこから探してみるとスムーズに病院が見つけられます
受診は平日の昼間に行う
休日の診療は内科医または救命医が当直をしている為、専門医の医師はいないです
※骨:整形外科
傷:形成外科が基本専門領域です
また、休日は特に待ち時間も長く、病院によっては時間外料金が加算されることもかかります
長く待たされた挙句「大きな骨折はありませんが、小さなヒビは専門の先生にしか分からないので日中また整形外科にかかってください」なんて言われ、お金だけとられることも少なくありません
その為、休日の診療は急を要さない限り出来るだけ避けることをおオススメします
受診は救急車or自家用車
救急車と自家用車それぞれのメリットを説明していきます
救急車のメリット
・早く受診が可能
・救急車が病院を探してくれる
・重症度の判断をしてくれる
・救命士同乗で安心できる
自家用車のメリット
・自分のペースで出発、搬送できる
・病院を自分で探すことができる
・帰宅がしやすい
意識障害、出血多量など急を要する状態であれば迷うことなく救急車を呼びますよね
しかし、救急車にもデメリットがあります
救急搬送は病院に制限!?
救急車が受け入れ可能な病院は決まっています
病院は以下の3つに分類されます
・一次救急:クリニックなど
・二次救急:小・中規模病院
・る三次救急:大規模病院
一次救急
自家用車など自ら来れる患者さんを受け入れる
二次救急
軽症から中等症の患者を受け入れる病院
三次救急
重症患者も受け入れ可能な病院
救急車になると受け入れ可能な病院は二次、三次救急の病院に絞られます
大きい病院の方がいいと思うかもしれませんが大きい病院の方が待ち時間は長いですし、救急車は救命科の医師が担当することが多いです
傷の処置は形成外科の方がプロです
医師にもよりますが皮膚の寄せ方や縫い方がとても上手です
救急車は生命に関わる疾患であればもちろん必須ですが、状況に応じて自家用車での来院でも良いと思います
おわりに
子どもの怪我は怪我の程度に両親の不安な気持ちも重なりオーバートリアージとして受診することが多いです。平日の日中、受診が容易な状況であれば受診を迷わずすると思いますが、時間や仕事との兼ね合い、怪我の程度によっては躊躇する場面もあります。
その時はまず受診の目安を確認して頂き、必要に応じて病院へ相談の電話をお勧めします。状況によっては数時間待って、数分の診察も容易に有り得るためです。
また、受診をしない場合には24時間程度は疼痛や腫脹、意識の変化を観察することをお勧めします。万が一、明らかな症状が出現した場合には迷わず救急車を要請しましょう。

未来ある子どもであるからこそ、責任を持って決断をできる知識とスキルを身につけましょう。更に、力をつけたいのであれば、一般の方でも受講可能なPEARSをお勧めします。






